|
||||||||||||
|
|
||
このページに使われている文章は、過敏性腸症候群の文献を抜粋し、一部手を加えたものです。 *出典* 心身症診断・治療ガイドライン 2002 監修/西間三馨 作成/心身症の診断・治療ガイドライン作成とその実証的研究会 協和企画 |
||
▼疾患概説 1-1)ストレスと機能性消化管障害 ストレスによって身体諸臓器はさまざまな影響を受けるが、消化器はその代表的臓器である。このストレス-脳-消化器という軸は、脳腸相関(brain-gut interactions)と呼ばれ、大きな関心を呼んでいる。臨床医学において脳腸相関が病態の中心をなす疾患群が機能性消化管障害functional gastrointestinal disordersである。機能性消化管障害とは、明確な器質的変化によらない消化器症状が長期間持続もしくは再燃寛解を繰り返す疾患群である。その治療は未だ体系化されていない。 1-2)死に至る疾病ではないIBSがなぜ臨床的に重要なのか 過敏性腸症候群(irritable bowel syndrome ; IBS)は機能性消化管障害の原型となる障害である。IBSとは、腹痛と便通異常を主体とする消化器症状が持続するが、その原因としての器質的疾患を同定し得ない機能的疾患であるという概念の症候群である。IBS患者の大部分は、ストレスによる症状の発症もしくは憎悪で特徴づけられ、心身症の病態を呈する。消化器診療の中で最も多い疾患はIBSである。最近の概念に基づくIBSの有病率は概ね一般人口の10~15%、1年間の罹患率は1~2%と概算される。主要文明国では、IBSが医療費に及ぼす悪影響が甚大である。さらに、IBSによりquality of life(QOL)が障害されることで、その経済的損失も無視できない規模に生ずる。したがって、IBSの診断・治療ガイドラインを確立することは、国民の福利厚生上、重要な意味を持つ。 |
||
▼心身症としてのIBSの診断基準 A. IBSが存在する。 B. 心理的要因が、以下のうち1つの形でIBSに悪影響を与える。 (1)心理的要因がIBSの経過に影響を与えている。 (発症、増悪、回復遅延との間の時間的関連がある) (2)心理的要因がIBSの治療を妨げている。 (3)心理的要因がIBS患者の健康を阻害する危険因子となっている。 (4)ストレス関連性の生理反応がIBSの症状を誘発あるいは悪化させる。 |
||
▼診断ガイドライン
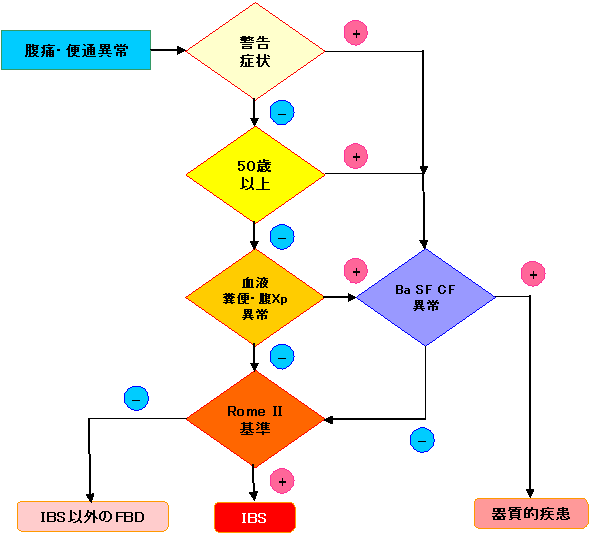
<図1 IBS診断フローチャート> 12週間以上持続する腹痛と便通異常を主訴とする患者に遭遇した時、警告症状・徴候と危険因子の有無を評価し、あれば大腸内視鏡検査もしくは大腸造影検査を行う。 警告症状・徴候:発熱、関節痛、粘血便、6ヶ月以内の予期せぬ3kg以上の体重減少、異常な身体所見(腹部腫瘤の触知、腹部の波動、直腸指診による腫瘤の触知、血液の付着など)を代表とする、器質的疾患を示唆する症状と徴候。 危険因子:50歳以上での発症または患者、大腸器質的疾患の既往歴または家族歴。また患者が消化管精密検査を希望する場合にも精査を行う。 警告症状・徴候と危険因子がない場合でも、血液生化学検査、末梢血球数、炎症反応、尿一般検査、便潜血検査、腹部単純X線写真で器質的疾患を除外する。この他に、上部消化管内視鏡検査もしくは上部消化管造影、腹部超音波、便虫卵検査、便細菌検査、乳糖負荷試験、小腸造影、腹部CTなどが必要になることもある。 以上が陰性であれば、機能性消化管障害であり、Rome II基準に基づいてIBSを診断する。Rome IIのIBS診断基準を満たさなければ、他の機能性消化管障害と診断する。 |
||
<表2 IBSのRome II 診断基準> ■腹痛あるいは腹部不快感が ■12か月の中の連続とは限らない12週間を占め ■下記の2項目以上の特徴を示す (1)排便によって軽快する (2)排便頻度の変化で始まる (3)便性状の変化で始まる |
||
<表3 IBSの診断支持症状(Rome II)> △1.排便回数<3回/週 ▼2.排便回数>3回/日 △3.硬便 or 兎糞状便 ▼4.軟便 or 水様便 △5.排便困難(排便時の力み) ▼6.便意切迫(急激な便意) 7.残便感 8.粘液の排出 9.腹部膨満感、腹部膨満、腹部膨隆 ▼下痢型:2,4,6の1つ以上+1,3,5なし △便秘型:1,3,5の1つ以上+2,4,6なし |
||
▼治療ガイドライン
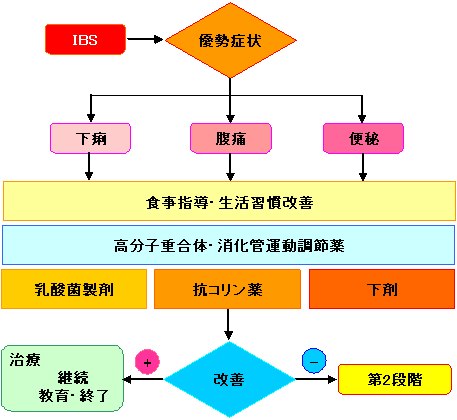
図2 IBSの治療ガイドライン:第1段階 IBSの病態生理を患者が理解できる言葉で十分に説明し、納得を得る。優勢症状に基づき、食事と生活習慣改善を指導する。必要に応じ、まず高分子重合体、もしくは、trimebutineを代表とする消化管運動調節薬を投与する。これで改善がなければ、優勢症状に基づき、薬物を追加投与する。下痢には乳酸菌製剤を併用する。腹痛には抗コリン薬を中心に投与する。便秘には少量の下剤を投与する。アントラキノン系下剤の常用は避ける。これを薬物の用量を勘案しながら4~8週間続け、改善すれば治療継続あるいは治療終了する。改善がなければ第2段階に移る。 |
||
(※2段階以降の治療は心療内科で必ず行われること。) |
||
▼Q&A Q. 過敏性腸症候群とはどんな病気ですか? A. 過敏性腸症候群は英語ではirritable bowel syndrome(IBS)といいます。IBSは腹痛・腹部不快感と下痢・便秘が関連して起こる病気です。IBSは米国や英国などストレスの多い先進国に多く、一種の文明病と考えられています。IBSにかかると、生活の質が悪くなり、経済的な損害も大きいことが分かり、最近、大変に重要視されています。 Q. 過敏性腸症候群はストレスで起こるのですか? A. IBSの症状のきっかけや悪化要因として、最も重要なのがストレスです。ストレスには転職など大きな出来事と人間関係など日常のいらだちごとがあり、そのどちらも関係します。ストレスだけでなく、食後に症状が悪くなる患者さんもいます。朝食後に時間に追われてゆっくりしたり排便する余裕がなく、長時間満員電車に詰め込まれて自由に排便や放屁できない状況などもある意味ではストレスと言えます。 Q. 病院ではどんな検査をするのですか? A. 便、尿、血液、大腸X線あるいは大腸内視鏡検査、場合に応じて腹部X線、腹部超音波、上部消化管内視鏡検査などを行います。これらの検査で異常がないことを確認します。似た症状の別の病気と区別する必要があるためです。例えば大腸がん、潰瘍性大腸炎などです。便に血が混じる、自然にやせてきた、熱が続く、などの症状があれば、自分から医師に告げて下さい。検査の必要性と組み合わせは患者さんにより異なります。医師と相談の上、診療を進めて下さい。 Q. 検査で異常がないのに腹痛と下痢・便秘が続くのはなぜですか? A. IBSは腸の機能(はたらき)の病気です。一方、上で述べた検査は、がんや潰瘍を見逃さないためにつくられたものですから、腸の機能は判りません。腹痛と下痢・便秘が続くわけは、内臓が感じやすく、腸の動きが異常になっているためです。 Q. 内臓が感じやすいというのは、神経症と同じような意味ですか? A. 神経症とは違います。IBSが腸の神経症と考えられた時期がありましたが、今では否定されています。専門的な検査で、腸を人工的に刺激すると、本当に内臓が感じやすいことがわかったのです。確かにIBSの患者さん達をたくさん集めて心理検査をすると、うつと不安を中心とする神経質な傾向が判ります。しかし、一人ひとりの患者さんをみると、神経症とは診断しがたい人もたくさんいます。つまり、IBSは神経症と同じではありません。最新の研究データで、IBSでは脳と腸の情報のやりとりが過敏であることが判ってきました。だからストレスで脳が興奮すると、腸の運動も内臓感覚も異常になりやすく、症状が起こりやすいのです。 Q. 病院ではどんな治療をするのですか? A. 生活の指導、食事療法、薬物療法が主になります。規則正しい生活、刺激物を避け、腸管の内容物や運動を調整する薬物を用います。これらが有効でない時は、内臓感覚や脳の過敏性の調整のためにうつ、不安を抑える薬を使うこともあります。それらも無効な時は、心理療法をするとよくなることが報告されています。この病気は患者さんが病気の成り立ちをよく理解し、医師と協力して治療をすすめることが大切です。「医者がなんとかしてくれるだろう」というやりかたではうまくいきません。自分自身の生活や体調を自分自身でコントロールする方法を医師と一緒に考え、身につけていきましょう。 |
||
▼専門医に紹介するポイント IBSは高頻度な疾患であり、基本的にはプライマリケア医が病態を熟知して診療し得る疾患である。特に、診断ガイドラインと治療ガイドライン第1段階は、プライマリケア医が十分に実行し得る。しかし、診断と治療の両面で、消化器専門医あるいは心身医学専門医に紹介すべきポイントがある。 診断ガイドラインにおいて、大腸検査で器質的疾患を除外しなければならない場合、担当医が所属する医療機関で大腸検査ができないときは、大腸検査ができる医療機関に紹介する。また、治療ガイドライン第2段階で、器質的疾患をさらに除外しなければならず、かつ、担当医が所属する医療機関で消化器を中心とする精密検査ができない時は、精密検査ができる医療機関に紹介する。 治療ガイドライン第2段階で、担当医が心理的異常の診断と治療に困難を感じる場合は、心療内科もしくは精神科に紹介し、診断と治療を依頼してよい。治療ガイドライン第2段階が無効な場合には、消化器機能もしくは心身医学を得意とする医療機関に紹介することが望ましい。 |
||
| *出典:心身症診断・治療ガイドライン 2002 | ||